ASCVD 动脉粥样硬化
为什么心脏病是”最致命的杀手”
动脉粥样硬化性心血管疾病(ASCVD)包括心脏病和中风,是全球死亡的首要原因。
- 美国每天约 2300 人死于 ASCVD,超过癌症
- 女性死于 ASCVD 的概率是死于乳腺癌的 10 倍
- 约 1/3 的患者首次心脏病发作就是猝死——没有任何预警
最大的误区
心脏病最常见的”首发症状”是猝死。等到出现胸痛、气短时,动脉粥样硬化往往已经发展了 20 年。
动脉粥样硬化的形成过程
第一步:内皮损伤
血管内壁(内皮细胞)受损
← 原因:高血压、吸烟、高血糖、氧化应激
第二步:LDL 颗粒渗入
小而密的 LDL 颗粒穿透受损内皮,进入血管壁
第三步:氧化与炎症
LDL 被氧化 → 免疫细胞(巨噬细胞)吞噬 → 变成"泡沫细胞"
→ 形成脂肪条纹(早期斑块)
第四步:斑块生长
平滑肌细胞迁移、钙化 → 斑块增大
→ 血管腔变窄(稳定型心绞痛)
第五步:斑块破裂(最危险)
不稳定斑块破裂 → 血栓形成 → 完全堵塞血管
→ 心肌梗死(心脏病发作)或中风
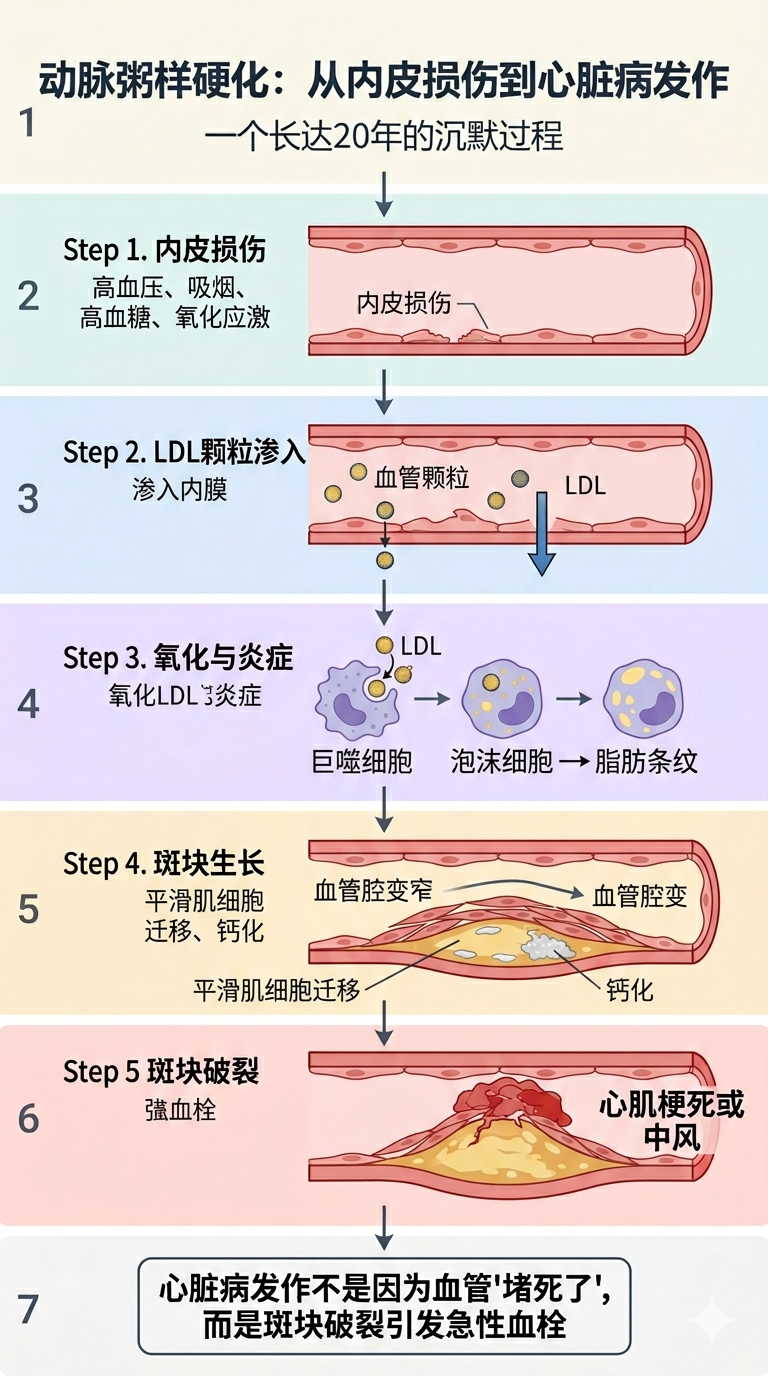
关键认知
心脏病发作不是因为血管”堵死了”,而是因为斑块破裂引发急性血栓。这就是为什么很多人在”轻度狭窄”时也会突发心脏病。
LDL 的真实角色
LDL(低密度脂蛋白)本身不是”坏东西”——它负责将胆固醇运输到全身细胞。问题在于:
- 数量过多:LDL 颗粒太多,渗入血管壁的概率增加
- 颗粒太小:小而密的 LDL 更容易穿透内皮
- 氧化损伤:被氧化的 LDL 才是真正触发炎症的元凶
LDL-C vs ApoB vs LDL-P
| 指标 | 测量内容 | 局限性 |
|---|---|---|
| LDL-C | LDL 中胆固醇的总量 | 无法反映颗粒数量 |
| LDL-P | LDL 颗粒数量 | 更准确,但检测不普及 |
| ApoB | 每个 LDL(及 VLDL)颗粒上的载脂蛋白 | 最准确,一个 ApoB = 一个颗粒 |
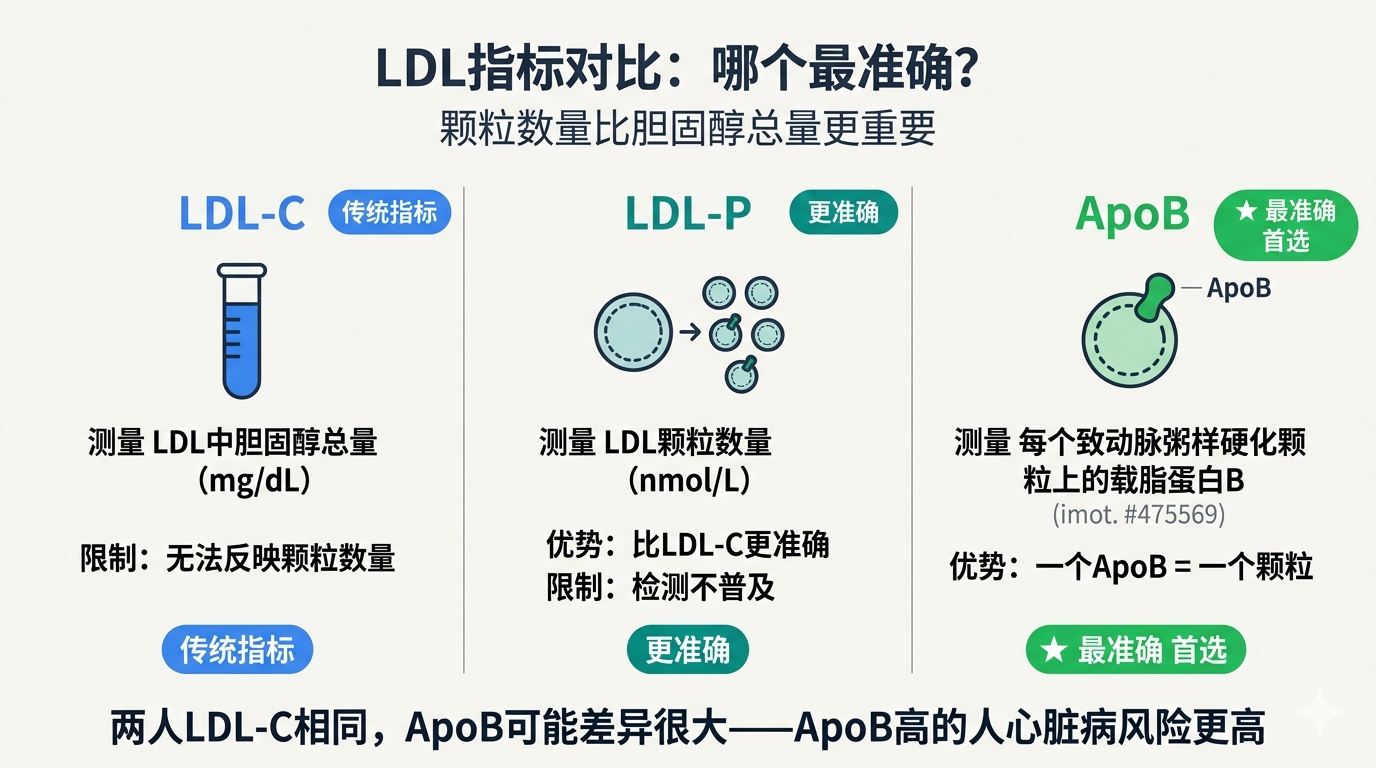
为什么 ApoB 更重要
两个人可以有相同的 LDL-C,但 ApoB 差异很大。ApoB 高的人,即使 LDL-C”正常”,心脏病风险也更高。
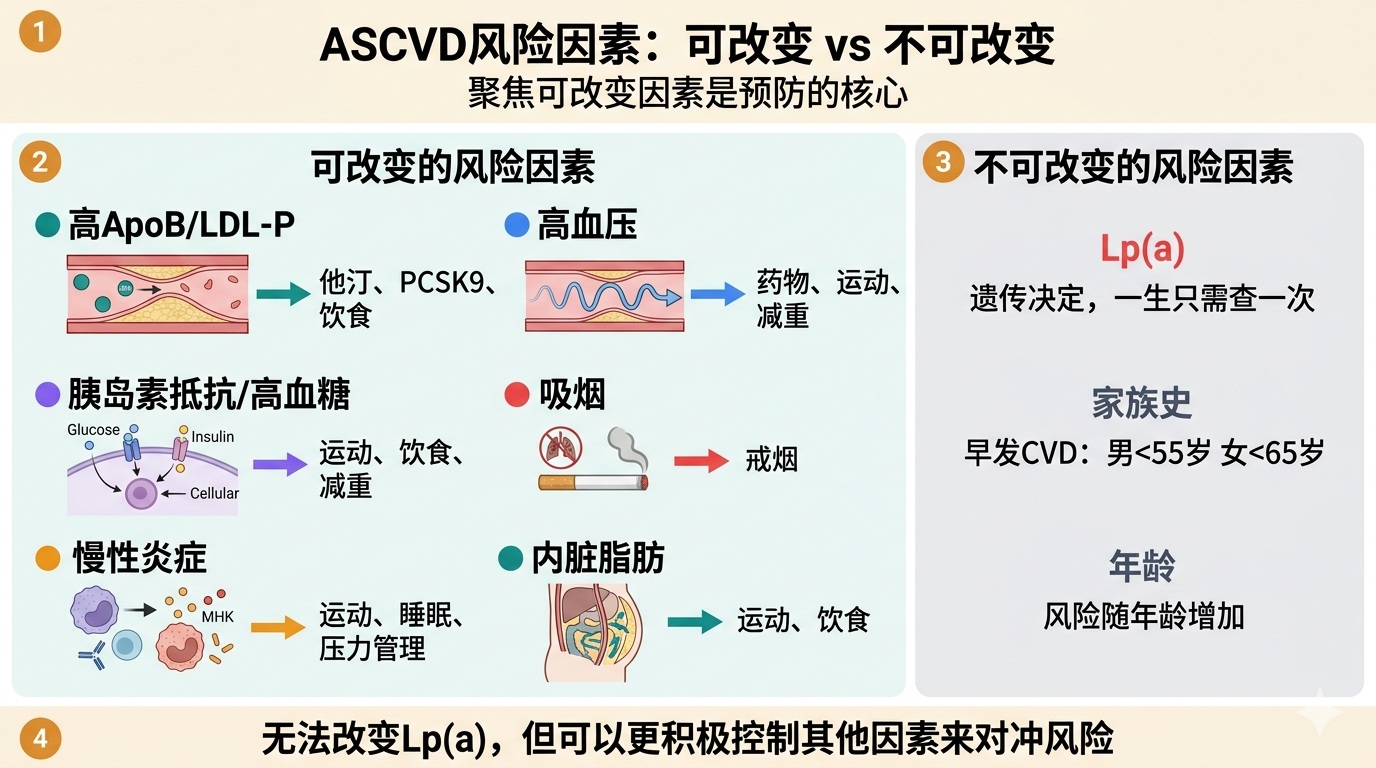
主要风险因素
可改变的风险因素
| 风险因素 | 机制 | 干预方式 |
|---|---|---|
| 高 ApoB / LDL-P | 增加颗粒渗入血管壁 | 他汀、PCSK9 抑制剂、饮食 |
| 高血压 | 损伤内皮 | 药物、运动、减重、低钠 |
| 胰岛素抵抗 / 高血糖 | 糖化损伤内皮、促炎 | 运动、饮食、减重 |
| 吸烟 | 直接损伤内皮、氧化 LDL | 戒烟 |
| 慢性炎症 | 加速斑块形成和不稳定 | 运动、睡眠、压力管理 |
| 内脏脂肪 | 分泌炎症因子 | 运动、饮食 |
不可改变的风险因素
- Lp(a):一种特殊的 LDL 变体,遗传决定,无法通过生活方式改变,但可以通过降低其他风险因素来对冲
- 家族史:早发心血管疾病(男性 <55 岁,女性 <65 岁)
- 年龄:风险随年龄增加
炎症的核心角色
动脉粥样硬化本质上是一种慢性炎症性疾病,而非单纯的”胆固醇堆积”。
证据:
- CRP(C 反应蛋白)升高是心脏病的独立预测因子
- 他汀类药物除了降低 LDL,还有抗炎作用
- 代谢综合征(高炎症状态)大幅增加 ASCVD 风险
早期检测工具
| 检测 | 意义 | 适用人群 |
|---|---|---|
| ApoB | 颗粒数量,比 LDL-C 更准确 | 所有成人 |
| Lp(a) | 遗传性高风险,一生只需查一次 | 所有成人 |
| 冠状动脉钙化评分(CAC) | 直接看到钙化斑块,量化已有病变 | 40 岁以上,有风险因素者 |
| 颈动脉内中膜厚度(CIMT) | 早期动脉粥样硬化的超声检测 | 有风险因素者 |
| 高敏 CRP | 炎症水平 | 有代谢风险者 |
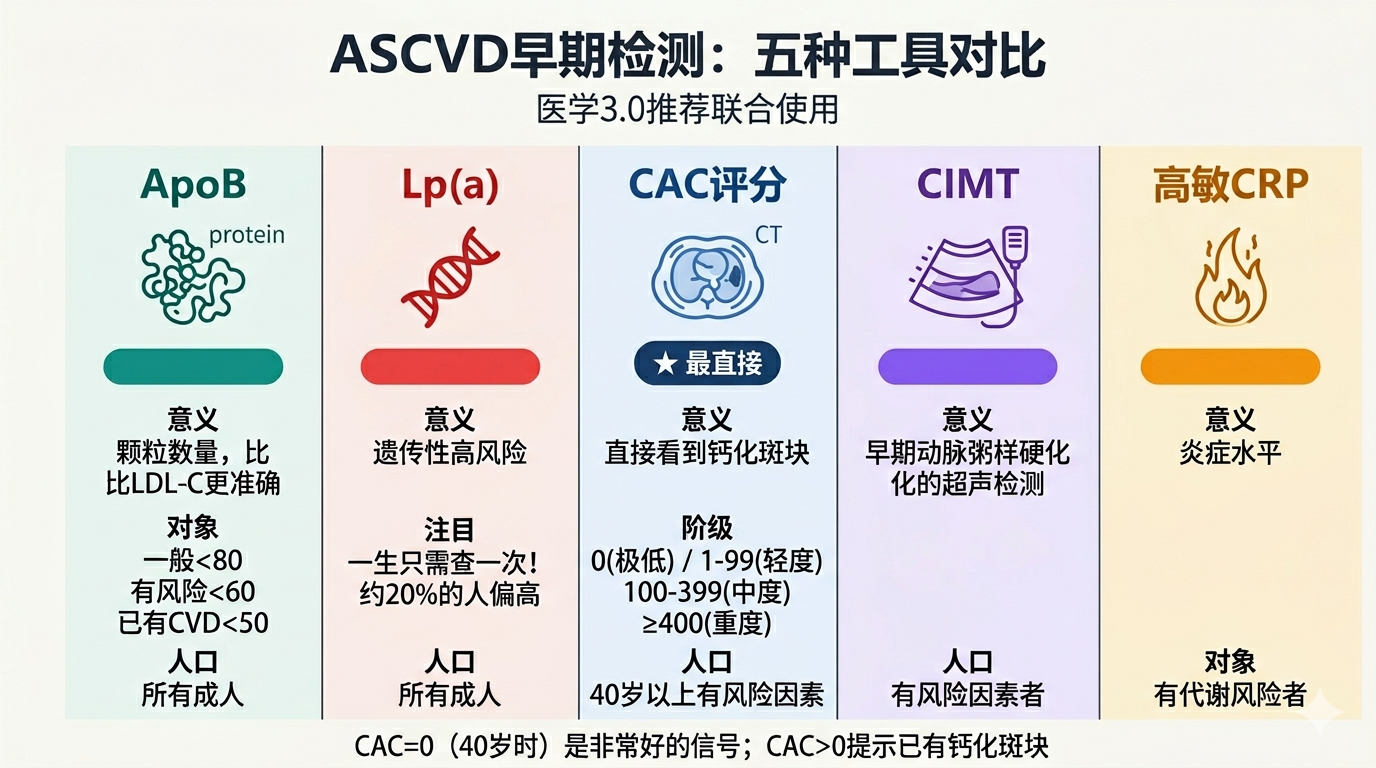
CAC 评分的意义
CAC = 0 分(40 岁时)是非常好的信号,可以推迟他汀治疗的决策。CAC > 0 则提示已有钙化斑块,需要更积极干预。
相关笔记
- ApoB-LDL风险评估 — 具体指标解读与干预策略
- 胰岛素抵抗 — 代谢健康与心脏病的关联
- NAFLD与代谢综合征 — 代谢综合征加速 ASCVD
- 运动与长寿-总论 — 运动降低心血管风险的机制
- 四骑士-慢性病概览 — 四骑士全局视角