NAFLD与代谢综合征:脂肪溢出的代价
核心概念
Attia在约翰斯·霍普金斯大学做住院医师期间,多次遇到肝脏呈橘黄色、布满黄色脂肪结节的手术患者——看起来像酒鬼的肝脏,但患者根本不喝酒。这就是非酒精性脂肪肝(NAFLD),一种无声无息的代谢流行病。
核心洞见
NAFLD不只是”肝脏问题”——它是整个代谢系统失控的冰山一角。NAFLD患者通常已经踏上了通往心脏病、癌症和阿尔茨海默病的轨道。解决NAFLD等于在所有四骑士疾病面前构筑第一道防线。
NAFLD的成因:脂肪溢出理论
理解NAFLD,需要先理解脂肪储存层级。
想象你的皮下脂肪是一个浴缸。正常情况下,多余的热量以脂肪形式安全储存在这个浴缸里:
能量摄入 > 能量消耗
↓
皮下脂肪(安全储存区)→ 填满了
↓
脂肪"溢出"到错误的地方:
├── 肌肉细胞内(导致胰岛素抵抗)
├── 肝脏(导致NAFLD/NASH)
├── 腹腔器官之间(内脏脂肪)
├── 胰腺周围(损害胰岛素分泌)
└── 心脏周围
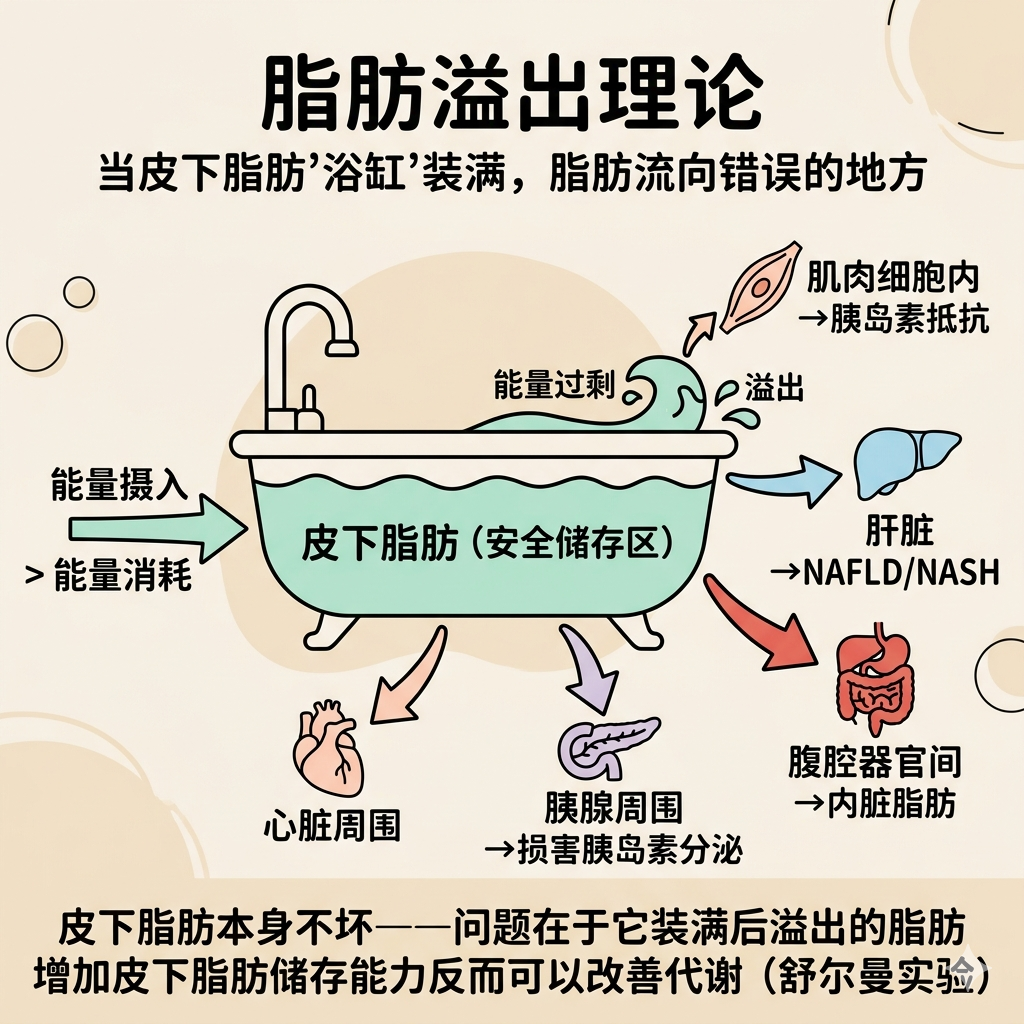
重要发现:皮下脂肪本身并不坏。耶鲁大学内分泌学家杰拉尔德·舒尔曼曾做过一项有趣的实验——把脂肪组织植入胰岛素抵抗的小鼠体内,让它们变得更胖,反而治愈了它们的代谢功能障碍。因为新增的皮下脂肪细胞吸收了多余的血糖,安全储存起来。
NAFLD → NASH → 肝硬化:进展路径
| 阶段 | 描述 | 可逆性 | 影响人群 |
|---|---|---|---|
| NAFLD(脂肪肝) | 肝脏脂肪积累,无炎症 | 完全可逆 | 全球25%以上 |
| NASH(非酒精性脂肪肝炎) | 脂肪肝+炎症,类似肝炎 | 可逆(困难) | NAFLD的20-30% |
| 肝硬化 | 瘢痕化,细胞结构破坏 | 基本不可逆 | NASH的约11% |
| 肝衰竭/肝癌 | 终末期 | 需要肝移植 | 小部分 |
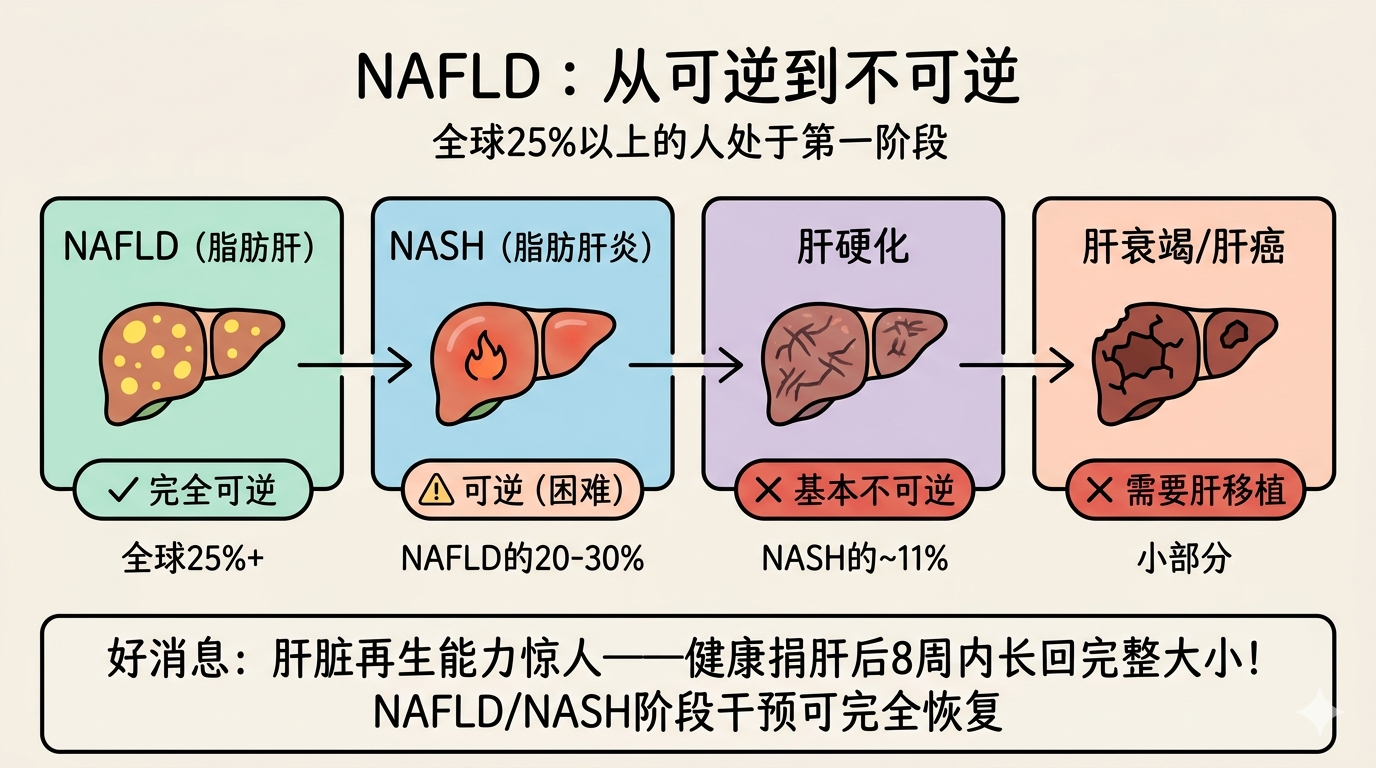
肝脏的惊人再生能力
如果NAFLD/NASH阶段及时干预,肝脏可以完全恢复。健康人捐肝后,捐受双方在8周内都能长回几乎完整大小的肝脏,其中大部分再生发生在前2周。但一旦发展为肝硬化,这种再生能力就失去了。
内脏脂肪 vs 皮下脂肪:关键区别
| 特征 | 皮下脂肪 | 内脏脂肪 |
|---|---|---|
| 位置 | 皮肤下层 | 腹腔器官之间 |
| 代谢危险性 | 相对安全 | 高度危险 |
| 炎症作用 | 几乎没有 | 分泌TNF-α、IL-6等炎症细胞因子 |
| 与疾病关联 | 弱 | 与心血管病、癌症、糖尿病强相关 |
| 检测方式 | BMI/体重 | DEXA扫描(最准确) |
"瘦子"可能更危险
内脏脂肪不需要很多就会惹麻烦。一个90kg的男性,如果内脏脂肪只有2kg(占全身脂肪10%),其心血管疾病和2型糖尿病风险就已经处于同龄人前5%。更危险的是,体重正常但代谢不健康的人(“TOFI”,Thin Outside Fat Inside),其全因死亡风险和心血管事件风险是代谢健康正常体重者的3倍以上。
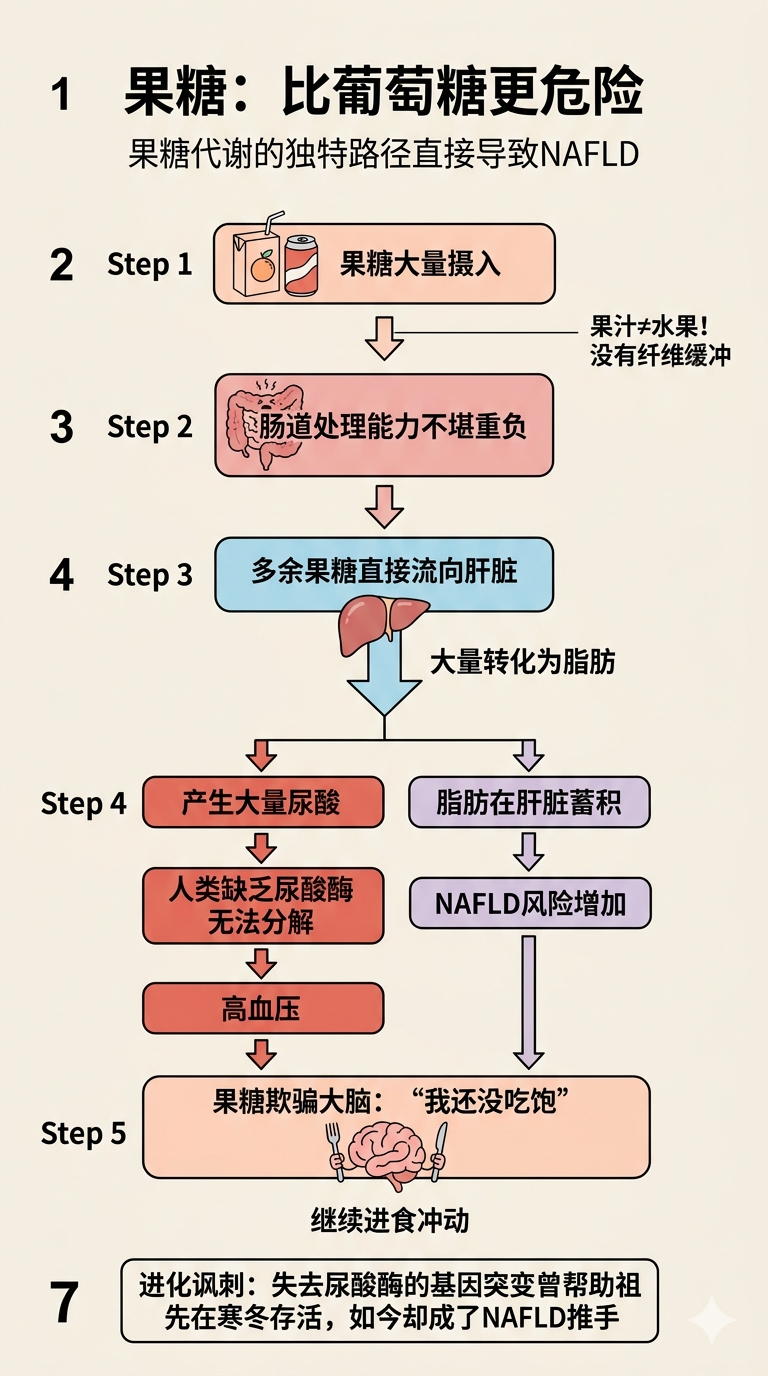
果糖的特殊危害
果糖是让NAFLD流行的重要推手,但它的危害机制与葡萄糖不同:
果糖代谢的独特路径:
- 果糖大量摄入时,肠道处理能力不堪重负
- 多余果糖直接流向肝脏,大量转化为脂肪
- 果糖代谢产生大量尿酸,而人类缺乏分解尿酸的尿酸酶
- 尿酸升高 → 血压升高 + 促进脂肪储存
- 果糖欺骗大脑:“我还没有能量”→ 继续进食冲动
果糖摄入
↓
产生大量尿酸(人类无法分解)
↓
尿酸 → 高血压 + 脂肪蓄积
↓
果糖流向肝脏大量转化为脂肪
↓
NAFLD风险增加
为什么喝果汁比吃水果危险得多:
- 苹果中的果糖被纤维和水包裹,进入血液缓慢,肠道能正常处理
- 苹果汁中的果糖没有纤维缓冲,快速大量涌入肝脏,超出处理能力
进化背后的讽刺
科罗拉多大学的里克·约翰逊发现,数百万年前,我们的灵长类祖先从非洲迁往气候变冷的欧洲,食物减少。一次基因突变让他们失去了尿酸酶,这使他们能把果糖更高效地转化为脂肪,从而在冬天存活。这个在进化史上救了我们祖先的突变,在今天的糖分充斥环境中,成了NAFLD和高血压的推手。
代谢综合征的5个诊断标准
代谢综合征(MetSyn)由斯坦福大学杰拉尔德·雷文在20世纪80年代命名,他称之为”X综合征”,核心因素是胰岛素抵抗。满足其中3项即可诊断:
| 指标 | 异常阈值 | 通俗含义 |
|---|---|---|
| 高血压 | >130/85 mmHg | 血管压力过大 |
| 高甘油三酯 | >150 mg/dL | 血液里”油”太多 |
| 低HDL胆固醇 | 男<40,女<50 mg/dL | ”好胆固醇”不足 |
| 向心性肥胖 | 男腰围>102cm,女>88cm | 内脏脂肪过多 |
| 空腹血糖升高 | >110 mg/dL | 血糖调节失灵 |
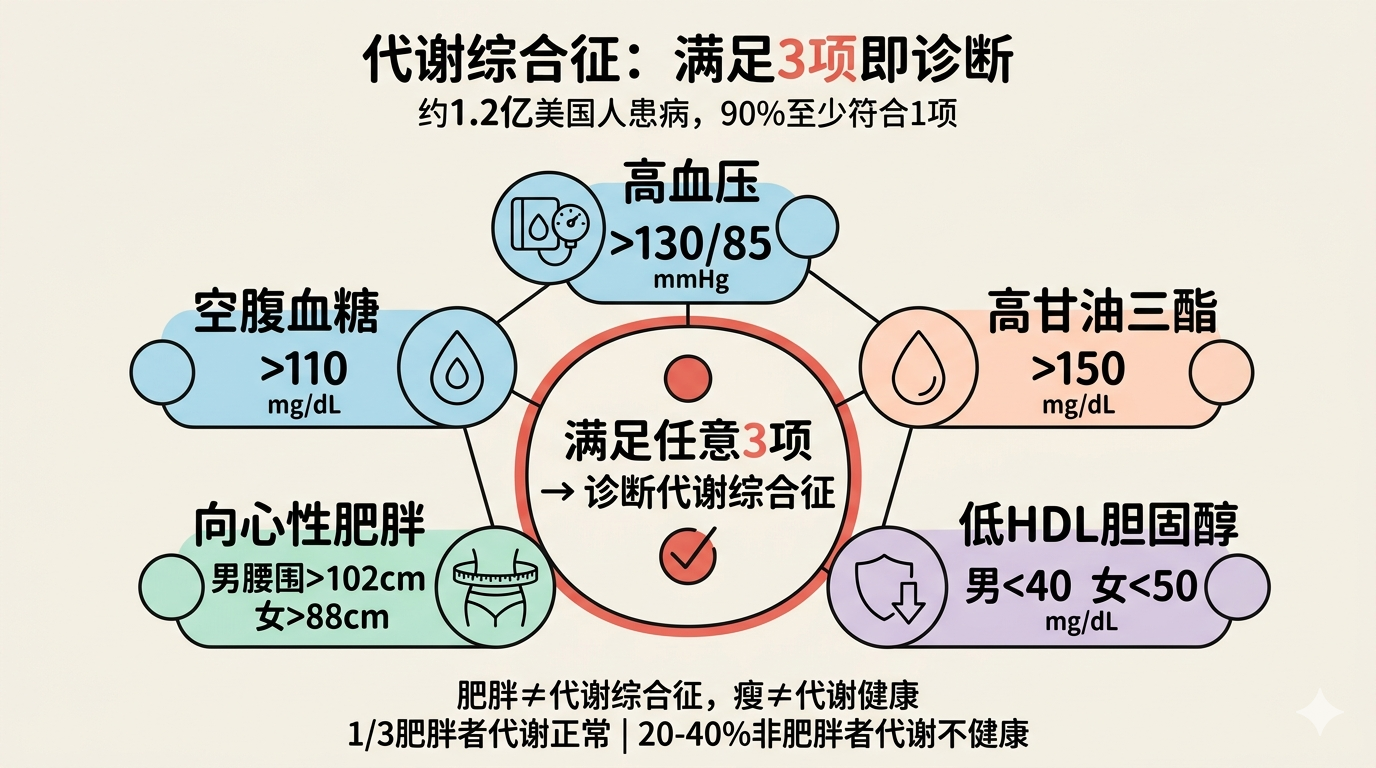
根据《美国医学会杂志》2020年数据:约1.2亿美国人患有代谢综合征,约90%的美国人至少符合其中一项。
肥胖≠代谢综合征,瘦≠代谢健康
约三分之一被归类为肥胖的人,代谢指标实际上完全正常。而另一方面,20-40%的非肥胖成年人可能存在代谢不健康问题。体重只是代谢健康的一个粗糙指标,不是全部。
NAFLD与代谢综合征的关联
NAFLD是”代谢铁轨”上的一个重要站点:
高胰岛素血症(早期)
↓
前驱糖尿病
↓
NAFLD/NASH(脂肪溢出到肝脏)
↓
2型糖尿病(终点站)
同时,这列火车也通向:
→ 心血管疾病(内脏脂肪炎症)
→ 癌症(胰岛素是生长促进剂)
→ 阿尔茨海默病(代谢功能障碍损伤大脑)
ALT:被忽视的早期信号
肝酶ALT(丙氨酸转氨酶)是发现NAFLD最早的血液指标,但”正常参考范围”有问题:
- 实验室”正常”上限:男性 <45 IU/L,女性 <33 IU/L(但这是基于”平均人群”,而平均人群并不健康)
- 美国胃肠病学学会建议:男性 >33 IU/L,女性 >25 IU/L 就应评估肝病
- 2002年研究建议:男性上限 30,女性上限 19(更严格)
Attia的做法:关注ALT,即使在”正常范围”内,持续升高趋势也是预警信号。
预防与干预策略
| 策略 | 具体措施 | 机制 |
|---|---|---|
| 减少液态果糖 | 戒含糖饮料、果汁,吃整果而非榨汁 | 减少肝脏脂肪合成 |
| 运动 | 有氧+力量训练 | 消耗肝糖原,改善胰岛素敏感性 |
| 限制精制碳水化合物 | 减少白面包、白米饭、含糖食品 | 降低胰岛素峰值 |
| DEXA扫描 | 每年监测内脏脂肪 | 量化风险,提供反馈 |
| 监测尿酸 | 理想值 <5.5 mg/dL | 早期发现代谢问题 |
| 监测ALT | 关注趋势,不只看是否在”正常”范围 | 发现早期脂肪肝 |
| 戒酒 | 酒精+果糖代谢路径相似,加重肝脏负担 | — |
关键数据
- 全球超过25%的人患有某程度的NAFLD
- NAFLD在美国肝移植中的占比:2001年约1%,2025年预计成为最主要原因
- 2型糖尿病患者患癌风险增加2倍,心脏病风险增加2-4倍